美國最大的商業實驗室「Quest Diagnostic」於 HPV 檢測剛通過 FDA 核準為 primary screening 時,就針對三種子宮頸癌篩檢方式進行效能研究比較,其蒐集 2005 至 2011 年共 256,648 名 30~65 歲女性的子宮頸症篩檢資料,研究結果顯示對於 30~65 歲女性而言,Co-testing 是效能最佳的子宮頸癌篩檢方式。1

而 2018 年發表的 KPNC study(蒐集 2003 至 2015 年,共 1,208,710 名 30 歲以上女性)結果卻指出,HPV alone 對子宮頸癌的篩檢效能與 Co-testing(HPV+cytology)相似。此研究結果讓細胞學對子宮頸癌篩檢的效能受到質疑2。
為進一步釐清細胞學檢查與 HPV 檢測對 Co-testing 在子宮頸癌與 HSIL(CIN3/AIS)癌前病灶檢出率的影響,Quest Diagnostic 接續前次研究,再次擴大研究規模,並將結果發表於 2020 年 American Society for Clinical Pathology 期刊。3
本研究資料收集期間為 2010 至 2018 年,總計 9 年;評估個案數 13,633,071 名,年齡為 30 歲以上並於該機構至少進行過一次 Co-testing(LBC+HPV)的女性。
研究結果顯示:
1. 單獨使用 HPV 檢測,每 5 位子宮頸癌患者中就有 1 位被遺漏掉。
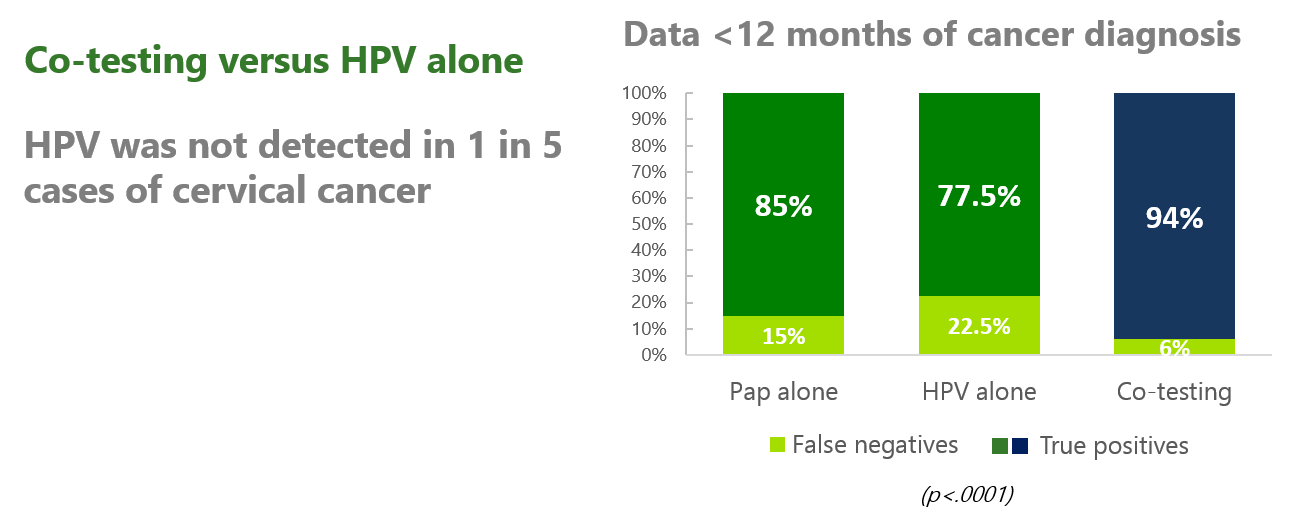
由圖表中可以看到,一年內接受三種篩檢方法(HPV alone, Pap alone, Co-testing)的偽陰性率分別為:HPV 檢測 22.5%、LBC 檢查 15%、Co-testing 6%,
Co-testing 相對於 HPV alone,可減少 16.6% 子宮頸癌(檢驗陽性率由 77.5% 提升至 94%;偽陰性率由 22.5% 降低至 6%)被遺漏掉的狀況。
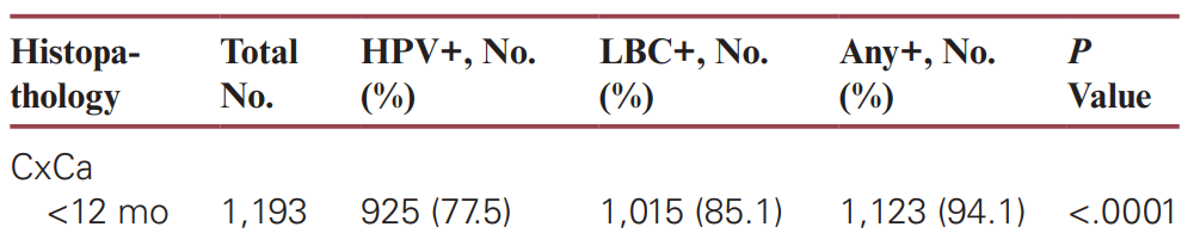
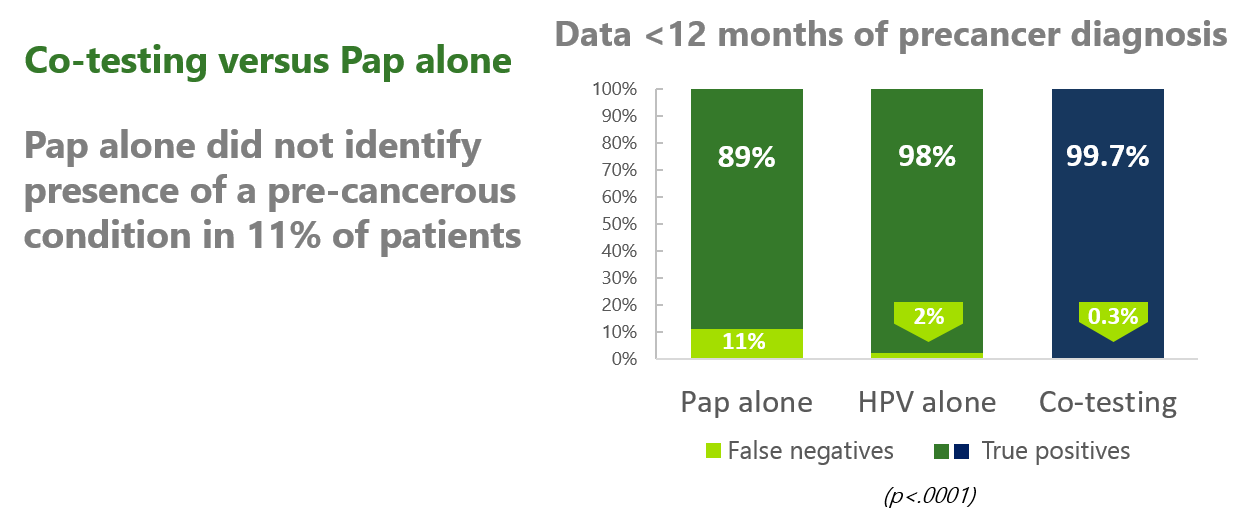
2. 單獨使用 LBC 檢查,有 11% 的高度癌前病灶被遺漏掉。
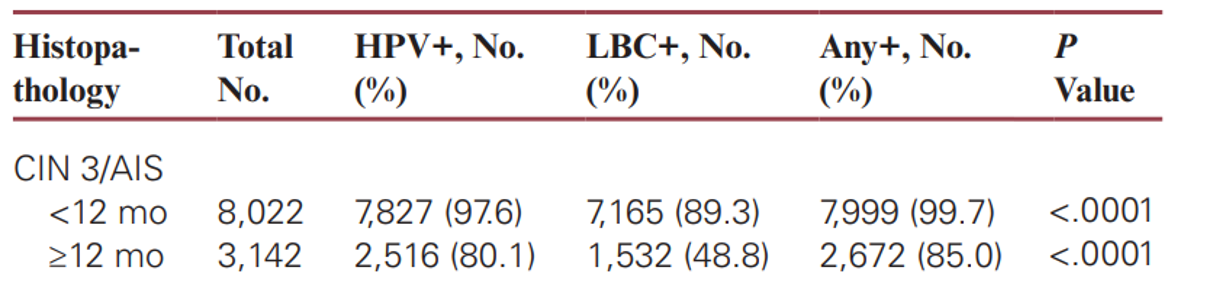
由圖表中可以看到,一年內接受三種篩檢方法對於高度癌前病灶(CIN3/AIS)的偽陰性率分別為:HPV 檢測 2%、LBC 檢查 11%、Co-testing 0.3%
Co-testing 與 Pap alone 相比,可減少 97%(偽陰性率由 11% 下降至 0.3%)被遺漏掉的高度癌前病灶。
3. 相較於單獨使用 HPV 檢測或 LBC 檢查,Co-testing 對於子宮頸癌與 HSIL 癌前病灶的檢出率都有所增加。
1,615 位子宮頸癌患者於確診前進行 Co-testing,子宮頸癌檢出率高達 86.9%,並且,與 HPV 檢測或 LBC 檢查相比,能減少約 50% 偽陰性率(偽陰性率:HPV 檢測 28.4%、LBC 檢查 26.4%、Co-testing 13.1%)。
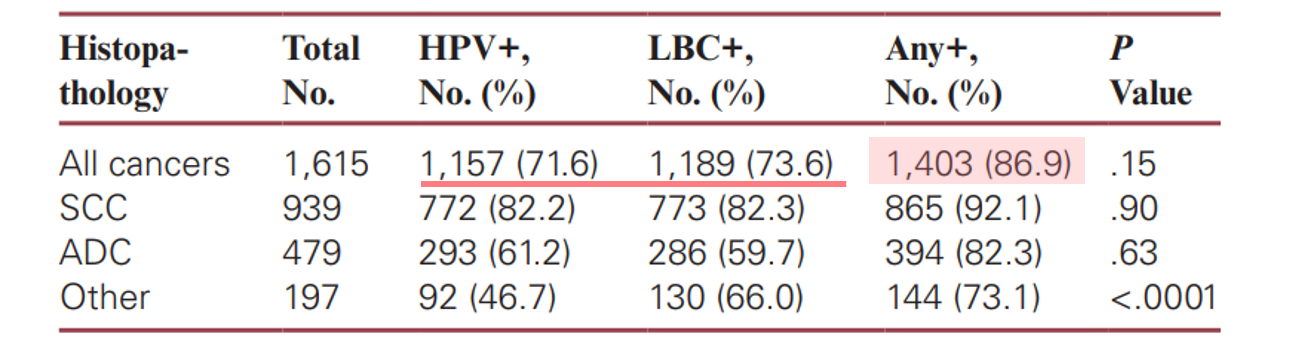
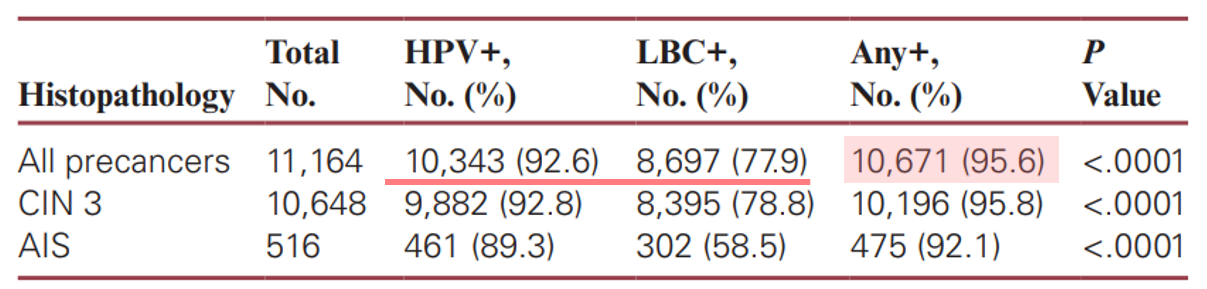
此外,11,164 位 HSIL 癌前病灶患者於確診前進行 Co-testing,其檢出率 95.6% 為三者之冠(LBC 篩檢 77.9%、HPV 檢測 92.6%,P<0.0001)。
KPNC study 雖然研究個案數多,但因收案地區、個案族群單一,故研究結果與 Quest study 有所差異,比較如下,
| 試驗機構 | KPNC study2 | Quest study3 |
| 資料多項性 | 低 (Kaiser Permanente Northern California區域機構,缺乏各層級婦女資料) | 高 (美國 Quest Diganostic全國連鎖機構,包括各層級婦女) |
| 抹片方法 | 傳統抹片/液態抹片 | 液態抹片(FDA 認證) |
| 採檢次數 | 2 次(先抹片採檢,後HPV採檢) | 1 次(採檢一次,抹片與HPV篩檢使用同一個檢體) |
| 收案數量 | 1,208,710 名(2003 至 2015年) | 13,633,071 名(2010 至 2018年) |
Quest study 的大規模研究再次說明,現行三種子宮頸癌篩檢方法中,Co-testing 對於 30 歲以上女性是子宮頸癌篩檢的最佳方式,同時也是美國婦癌醫學會共同推薦的篩檢方式 4。
Quest Diagnostic 對子宮頸癌篩檢效果系列研究:
實證醫學快遞 | Co-Testing 是降低子宮頸癌威脅的最佳選項 | EP01
欲了解詳細資訊,歡迎聯繫產品專員 陸詩羽,連絡電話: 02-2246-7799 #805
參考資料:
- Comparison of Cervical Cancer Screening Results Among 256,648 Women in Multiple Clinical Practices. Cancer Cytopathol. 2015 May;123(5):282-8.
- Relative performance of HPV and cytology components of cotesting in cervical screening. J Natl Cancer Inst. 2018;110:501-508.
- Contributions of Liquid-Based (Papanicolaou) Cytology and Human Papillomavirus Testing in Cotesting for Detection of Cervical Cancer and Precancer in the United States. American journal of clinical pathology vol. 154,4 (2020): 510-516.
- Updated Cervical Cancer Screening Guidelines, April 2021



